ページ内のコンテンツ一覧
医療安全管理指針
安全で良質な医療を提供することは、患者の求める医療サービスをその過程と結果の全てにおいて安全と満足を得ることである。そのことは私たち川崎協同病院一人一人の職員の使命であり、願いである。
また、川崎協同病院において【いのちの章典】の理念が生かされ、この指針の内容が当院における全ての職員にとって医療人として遵守すべきものであり、常に活用され日々の活動の中でさらなる医療の発展に見合った安全管理体制を構築していくために絶え間なく進化し見直しを行うものとする。
基本方針
患者の安全確保の基本は「組織による安全対策」である。管理者が責任を貫き、すなわちリーダーシップを発揮して安全管理を行う。
当院は安全文化が醸成された組織となるよう、以下の安全管理を推進する。
- 職員は、安全管理の重要性を認識し、ただちに患者安全に関する報告を行う。
- エラーの発生はシステムの問題であるため、組織的に安全対策に取り組む。
- 医師は、安全に重大な影響をおよぼすため、積極的に安全管理に取り組む。
- 職員は、職場・職種を超え、円滑に、横断的に、コミュニケーションが取れる。
- 職員は、職場・職種を超え、横断的に医療安全活動を展開する。
- 職員は、患者・家族を「安全管理のパートナー」と考えている。
感染対策指針
1.感染対策に関する基本的な考え方
川崎協同病院は「無差別・平等の医療・福祉を、地域の皆さまとともにすすめる」ことを理念とし、かかりやすく質の高い医療・福祉をおこなうことを目指している。
地域に依拠し地域から信頼される病院として、院内外の感染を未然に防止するとともに、ひとたび感染症が発生した際には拡大防止のために、その原因を速やかに特定して終息させることが重要である。また、新型インフルエンザ等の感染症流行の際には地域の行政・他の病院診療所と連携協力して対応にあたる必要がある。
院内・地域の感染防止対策を全職員が把握し、病院の理念に則った医療を提供できるように本指針を作成する。
川崎協同病院 感染管理体制組織図
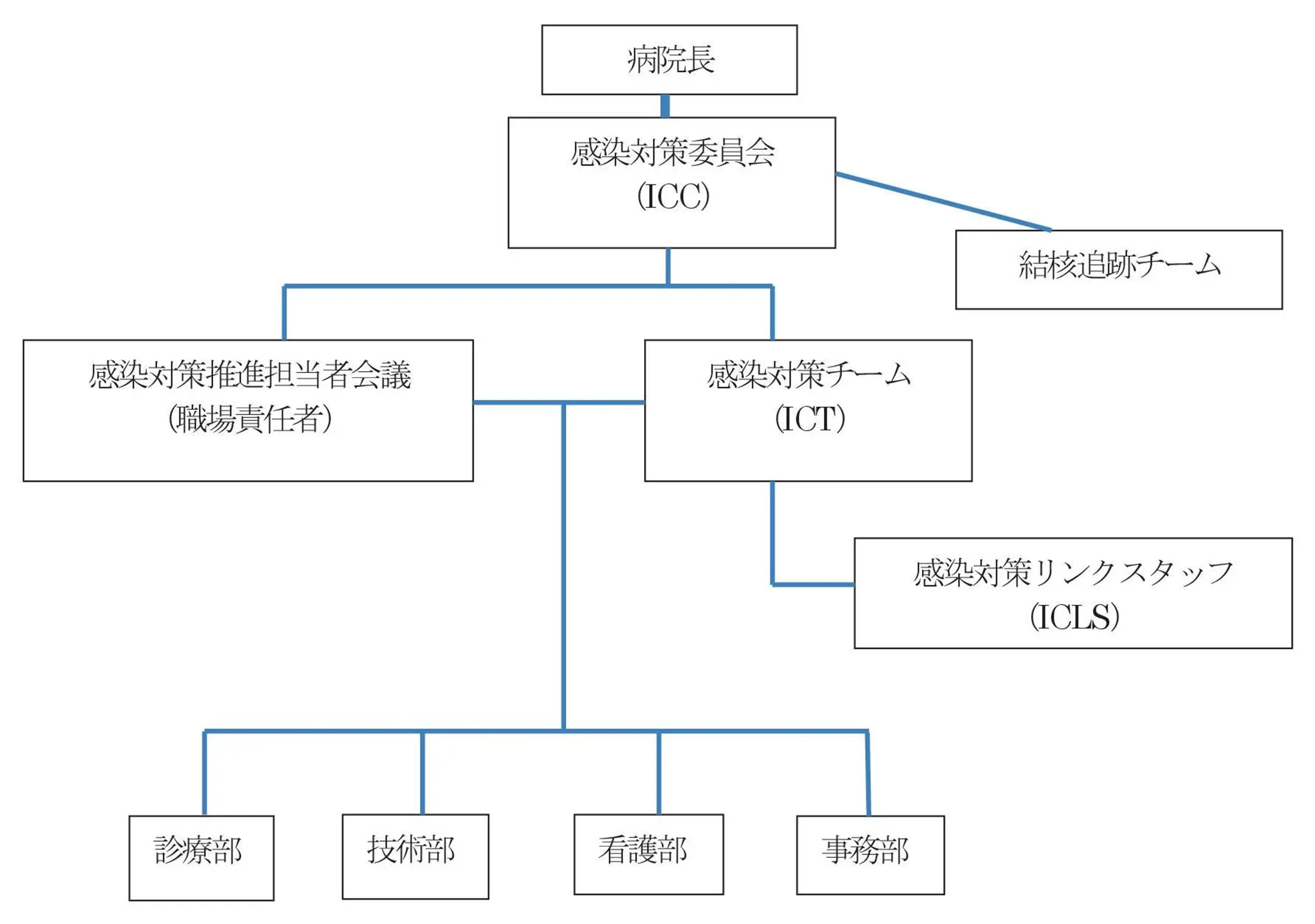
2.院内感染対策に関する管理組織機構
川崎協同病院は、院内感染対策を円滑に行うために、以下の組織を置く。
感染対策委員会(ICC:Infection Control Committee)
-
感染対策委員会 組織
- 病院長直属の機関とする、院内感染対策における最高決議機関である。
- 感染対策委員長(担当副院長)・感染対策副委員長(医師)、各部門の責任者(病院長・事務長・看護部長・薬局長・放射線科長・栄養科長・検査科長・総務課長・病棟担当看護師長1名以上・外来担当看護師長1名以上)、医師若干名、研修医、および感染対策責任者(看護師)をメンバーとする。
- 月に1回定期会議を行う。緊急時・非常時には、感染対策委員長が病院長に報告相談し臨時開催する。
- 感染対策委員会のもとに、日常的な感染対策を担う実践組織としての感染対策チーム(ICT)・全職員への伝達機関としての感染対策推進担当者会議・結核発症時の臨時対応組織としての結核追跡チームを、それぞれ設置する。さらに、ICTのもとに、中堅職員を中心とした感染対策の実働組織として感染対策リンクスタッフ(ICLS)を設置する。
-
委員会審議事項
- 院内感染対策の検討・推進
- 院内感染防止の対応及び原因究明
- 院内感染等の情報収集及び分析
- 院内感染防止等に関する職員の教育・研修
- その他院内感染対策に関する事項
-
委員会が臨時招集される場合(必要に応じ、病院長が招集を行う。)
- 院内感染アウトブレイクが発生して、緊急な対応が必要となった場合
- 院内感染対策マニュアルに対応が定められていない院内感染が発生して、緊急な対応が必要となった場合
- その他、病院長または感染対策委員長が必要であると認めた場合
感染対策チーム(ICT:Infection Control Team)
院内感染等の発生防止に関する業務を行うため感染対策チーム(以下ICT)を置く。感染対策委員会のもとに設置され、通常の感染対策を行う。
構成
医師・薬剤師・臨床検査技師・感染担当看護師、各1名以上。
医師は、感染対策委員長または副委員長をメンバーに加える。
目的
院内感染発生防止のための調査・研究及び対策の確立に関し,迅速かつ機動的に活動を行う。
業務
- 週1回の会議・ラウンド(指定抗菌薬使用患者・耐性菌検出患者・職場の感染対策状況把握指導)を行う。
- 毎週、ラウンド後に感染症レポートを作成・提出する。
- 院内感染対策マニュアルの作成
- 感染症関連資料(抗菌薬や消毒薬,各種ガイドライン,感染防止用医療機器の情報等)の整備
- 院内感染発生状況のサーベイランス
- アウトブレイクや針刺し事故時の対策
- 各種ワクチンの接種等
- 感染に関する各種コンサルテーション業務
- 院内感染防止の教育
- 抗菌剤の適正使用の推進
- 各種専門委員会との連絡調整
- その他院内感染の発生防止に関する事項
感染対策リンクスタッフ(ICLS:Infection Control Link Staff)
構成メンバー
看護師・ケアワーカー・助手・リハビリ療法士・放射線技師・事務職員等の多職種によるチームとする
※中堅(少なくとも2~4年目以上)のスタッフから選出する。(選出困難時には要相談)
各病棟、血液浄化センター、外来A・B、医事課事務、臨床工学科(技師)、放射線科(技師)、リハビリテーション科(セラピスト)の各部署から各1名以上。
役割
感染対策における自部署の問題点を把握し改善をはかる。
活動内容
-
月に1回1時間の会議を行う。
- ミニ学習会にて感染対策上必要な知識・技術を習得する。
- ICC・ICTの報告を受け、院内外の感染症状況を把握する。
- 職場の問題や職場からの要望を取り上げ、話し合い、改善策を考える。
-
会議後、環境ラウンドを行い、問題点を把握し、ラウンド部署への改善の提言を行い、自部署の改善へのヒントを得る。
学習会
- 会議で得た知識をもとに、自部署での学習会を実施する。
- メンバーは感染対策の学習会への積極的な参加を行う。(院外を含む)
感染対策推進担当者会議
感染対策委員会での決定事項を全職員に周知徹底させるための機関。
メンバー
川崎協同病院の管理者・全部署の職責者。
役割
感染対策委員会での決定事項を全職員に周知徹底させる。
活動内容
- 会議において、感染対策委員会での決定事項・伝達事項を把握し、必要なことは自職場に伝える。
- 会議において、病院内でのアウトブレイクや感染対策上問題となっていることを把握し、必要なことは自職場に伝える。
- 感染対策上必要な知識・技術を習得する。
- 自職場の感染対策推進担当者として、自職場職員に感染対策委員会からの連絡事項を確実に周知し、院内感染防止対策を職場内に確実に浸透させる。
- 自職場職員への教育・指導を行う。
- 感染対策リンクスタッフがいる職場は、リンクスタッフと協力しながら、上記の任務を遂行する。
- 自職場管轄の患者・自職場職員に感染症発症またはその疑いがあったときは、速やかに感染対策委員長もしくは感染担当看護師に届け出、対応策の相談を行う。
結核追跡チーム
結核発症(排菌を伴う)が確定された場合に、臨時に招集される、感染対策委員会直属のチーム。
メンバー
感染対策委員長・感染対策副委員長・感染対策責任者・主治医・当該病棟師長を中心として構成し、実情に応じて適宜増減する。
リーダーは感染対策委員長または感染対策副委員長が兼任する。
役割
濃厚接触者の新規発症をすみやかに把握し、迅速な隔離と治療が行えるようにする。
活動内容
結核排菌患者との濃厚接触者リストを作成し、保健所にリストを提出し、フォロー検査の連絡と実施・把握を行う。
追跡内容について、適宜感染対策委員会で報告する。
3.職員研修に関する基本方針
- 院内感染防止対策の基本的考え方及び具体的方策について職員に周知徹底を図ることで職員の院内感染に対する意識を高め、業務を遂行する上での技能やチームの一員としての意識の向上等を図ることを目的に実施する。
- 職員研修は、就職時の初期研修のほか、病院全体に共通する院内感染に関する内容について、年2回以上全職員を対象に開催する。院内講師による研修の場合、同じ内容の研修を複数回行う等受講機会の拡大に努める。必要に応じて、各部署、職種毎の研修についても随時開催する。
- 各部署主催の自主研修も積極的に開催し、参加状況等をICTに報告する。
- 職員は、年2回以上研修を受講しなければならない。
- 研修の実施内容(開催日時、出席者、研修項目等)又は外部研修の参加実績(受講日時・研修項目等)等を記録・保存する。全職員対象の研修の場合、未受講者へは各部署へ資料を配布し読了印を押してもらうなどのアプローチを行う。
4.感染症の発生状況の報告に関する基本方針
院内で発生した感染症の発生状況や原因に関するデータを継続的かつ組織的に収集して、的確な感染対策を実施できるように、各種サーベイランスを実施する。
- MRSAなどの耐性菌のサーベイランス
- 伝播力が強く、院内感染対策上問題となる各種感染症のサーベイランス
- 外来・入院病棟におけるインフルエンザ迅速検査者数及び陽性者数のサーベイランス
- カテーテル関連血流感染、人工呼吸器関連肺炎、尿路感染などの対象限定サーベイランスを可能な範囲で実施する。
5.アウトブレイクあるいは異常発生時の対応に関する基本方針
- 各種サーベイランスをもとに、院内感染のアウトブレイクあるいは異常発生をいち早く特定し、制圧の初動体制を含めて迅速な対応がなされるよう、感染に関わる情報管理を適切に行う。
- 検査科細菌検査室では,業務として検体からの検出菌の薬剤耐性パターンなどの解析を行って、疫学情報を日常的にICT および臨床側へフィードバックする。
- アウトブレイクあるいは異常発生時には、その状況及び患者への対応等を病院長に報告する。対策委員会を開催し、速やかに発生の原因を究明し、改善策を立案し、実施するために全職員への周知徹底を図る。
- 報告の義務付けられている病気が特定された場合には,速やかに保健所に報告する。
6.患者等への情報提供と説明に関する基本方針
疾病の説明とともに、感染防止の基本についても説明して、理解を得た上で、協力を求める。
7.その他院内感染対策の推進のために基本方針
- 職員は、院内感染対策マニュアルに沿って、手洗いの徹底、マスク着用の励行など常に感染予防策の遵守に努める。
- 職員は、自らが感染源とならないよう、定期健康診断を年1回以上受診し,健康管理に留意するとともに、病院が実施するB型肝炎・インフルエンザ他のワクチンの予防接種に積極的に参加する。
- 職員は、院内感染対策マニュアルに沿って、個人用防御具の使用、リキャップの禁止、安全装置付き器材の使用、職業感染の防止に努める。

